همه باید در مورد مشکلات رایج پوست سر که ممکن است با آن روبرو شویم آگاهی بیشتری پیدا کنیم. این مشکلات ممکن است به دلیل سلامت و نگهداری نامناسب پوست سر ایجاد شوند. برخی از اختلالات پوست سر باعث التهاب جدی میشود که منجر به ریزش مو میشود. هنگامی که این شرایط پوست سر و محرکهای آنها را درک کردید، میتوانید درمان مناسب برای رفع آنها پیدا کنید.
به خواندن مقاله ادامه دهید تا در مورد 10 مشکل مهم پوست سر که ممکن است با آن مواجه شوید، علل آنها، درمانهایی که باید در نظر بگیرید، و نکاتی برای حفظ سلامت مو و پوست سر خود مطالعه کنید.
انواع شرایط پوست سر(علل، علائم و درمان آن)
1. شوره سر

شوره سر یک اختلال شایع پوست سر است که تقریباً ممکن است همهی افراد را بدون در نظر گرفتن سن و جنسیت درگیر کند. این بیماری عمدتاً افراد را در سنین بلوغ و میانسالی تحت تأثیر قرار میدهد. شوره سر عمدتاً روی پوست سر تأثیر میگذارد و باعث خارش و پوسته پوسته شدن آن بدون التهاب قابل مشاهده میشود.
علل:
این بیماری بیشتر توسط قارچی به نام مالاسزیا فورفور ایجاد میشود. تحقیقات نشان میدهد که افراد مبتلا به شوره سر دو برابر بیشتر از افرادی که شوره سر ندارند، غلظت این قارچ را در پوست سر خود دارند. شوره سر ممکن است توسط باکتری نیز ایجاد شود.
سایر علل شوره سر عبارتند از: قرار گرفتن بیش از حد در معرض نور خورشید، تکنیکهای اشتباه شانه کردن، شامپو زدن بیش از حد، شرایط آب و هوایی نامناسب و تجمع کثیفی و باقی ماندههای محصولات.
استفاده از برخی محصولات آرایشی نامناسب نیز میتواند منجر به شوره سر شود.
علائم:
علامت اصلی شوره سر شامل پوستههای بزرگ یا ریز سفید، زرد همراه با خارش زیاد همراه است.
پوستههای سفید مایل به زرد ممکن است از نوع شورهی روغنی یا خشک باشند.
گزینههای درمان:
بهترین درمان برای شوره سر شامل استفاده از شامپوهای ضد شوره است. شامپوهای ضد شوره حاوی اسید سالیسیلیک، پیریتیون روی، سولفید سلنیوم، عوامل کراتینولیتیک، عوامل ضد قارچ ایمیدازول، هیدروکسی پیریدونها و عوامل طبیعی هستند. این مواد دارای خواص ضد قارچی و ضد میکروبی هستند.
همچنین میتوانید از داروهای طبیعی مانند رزماری همراه با روغن حامل برای کاهش شوره سر استفاده کنید.
2. درماتیت سبورئیک

درماتیت سبورئیک بر نواحی سبورئیک بدن که چربی بیشتری تولید میکنند، از جمله صورت، سینه و پوست سر تأثیر میگذارد. شبیه شوره سر است اما چند تفاوت دارد. شوره سر فقط روی پوست سر تأثیر میگذارد، در حالی که SD روی سایر قسمتهای بدن نیز تأثیر می گذارد. SD معمولاً با پوسته پوسته شدن، التهاب و خارش مشخص میشود. این بیماری عمدتاً در سه دورهی سنی سه ماه اول پس از تولد (ممکن است به صورت کلاه گهواره ظاهر شود)، بلوغ و در بزرگسالی بین سنین 40 تا 60 سالگی مشاهده میشود. همچنین نوعی اگزما محسوب میشود.
علل:
یکی از دلایل اصلی آن؛ تولید بیش از حد سبوم است.
علت دیگر ممکن است هورمونها باشند. قابل توجه است که به نظر میرسد مردان نسبت به زنان بیشتر مستعد ابتلا به SD هستند. این نشان میدهد که ممکن است بین هورمونهایی مانند آندروژن و بروز SD رابطه وجود داشته باشد.
مالاسزیا فورفور، که به عنوان عامل ایجاد شورهی سر شناخته میشود، ممکن است مسئول SD باشد.
همچنین به نظر میرسد SD در افراد مبتلا به شرایط پزشکی مانند لنفوم و HIV/AIDS شایع است.
همچنین به نظر می رسد ارتباطی بین SD و اختلالات عصبی و روانپزشکی مانند بیماری پارکینسون، پارکینسونیسم ناشی از نورولپتیک، دیسکینزی دیررس، آسیب مغزی تروماتیک، صرع، فلج عصب صورت، آسیب نخاعی و افسردگی خلقی، پانکراتیت مزمن الکلی و ویروس هپاتیت C وجود دارد.
SD ممکن است در افراد مبتلا به اختلالات مادرزادی مانند سندرمدان نیز مشاهده شود.
SD همچنین ممکن است با گیرندگان پیوند عضو مرتبط باشد.
SD ممکن است در افرادی که پسوریازیس با درمان پسورالن و اشعه ماوراء بنفش A که معمولاً PUVA نامیده میشود انجام دادهاند، ایجاد شود.
SD ممکن است به دلیل داروهایی مانند گریزئوفولوین، اتیونامید، بوسپیرون، هالوپریدول، کلرپرومازین، IL-2، اینترفرون-α، متیل دوپا و پسورالن ایجاد شود.
کمبود پیریدوکسین، روی، نیاسین و ریبوفلاوین نیز ممکن است باعث SD شود.
SD فقط نواحی غنی از روغن مانند پوست سر، ناحیهی پشت گوش،صورت (چینهای بینی، لب بالایی، پلکها و ابروها) و بالای سینه را تحت تأثیر قرار میدهد.
علائم:
با پوسته پوسته شدن، التهاب و خارش مشخص میشود.
پوستههای مشاهده شده به رنگ زرد متمایل به سفید هستند. ممکن است روغنی یا خشک باشند.
پلاکهای چرب اریتماتوز ممکن است در مناطقی با تولید روغن بالا مشاهده شود.
ضایعات مشاهده شده در طول SD بسیار متقارن هستند.
ضایعات غیر مسری، کشنده یا التهاب آور هستند.
SD الگوی فصلی دارد و معمولاً در زمستانها مشاهده میشود و تا تابستان معمولا SD کاهش مییابد.
افزایش ویژگیهای SD به دلیل کمبود خواب و استرس رخ میدهد.
SD در بزرگسالان ممکن است به عنوان یک بیماری مزمن یا عود کننده ظاهر شود.
قرمزی و تحریک ممکن است زمانی که SD با عفونت باکتریایی ثانویه ظاهر میشود، مشاهده شود.
ممکن است برای تشخیص SD، به ویژه برای تعیین مرحلهای که در آن رخ میدهد، بیوپسی پوست مورد نیاز باشد.
گزینههای درمان:
محصولات ضد قارچی و ضد التهابی مانند شامپوها، فومها و لوسیونها برای درمان درماتیت سبورئیک روی پوست سر استفاده میشوند. از عوامل ضد قارچی استفاده شده در این محصولات میتوان به پیریتیون روی و سولفید سلنیوم اشاره کرد.
داروهایی مانند کتوکونازول و بیفونازول ممکن است برای درمان SD پوست سر تجویز شوند.
شامپوهای سیکلوپیروکس اولامین ممکن است برای درمان SD تجویز شوند.
کورتیکواستروئیدهای ضد التهابی موضعی مانند بتامتازون دیپروپیونات و فلوسینولون ممکن است برای درمان SD روی پوست سر استفاده شود.
شامپو 4 درصد قطران زغال سنگ ممکن است به عنوان یک درمان ضد قارچی و ضد التهابی استفاده شود. همچنین تولید سبوم را کاهش میدهد.
ممکن است داروهای خوراکی مانند ایتراکونازول و تربینافین نیز تجویز شود.
3. درماتیت آتوپیک
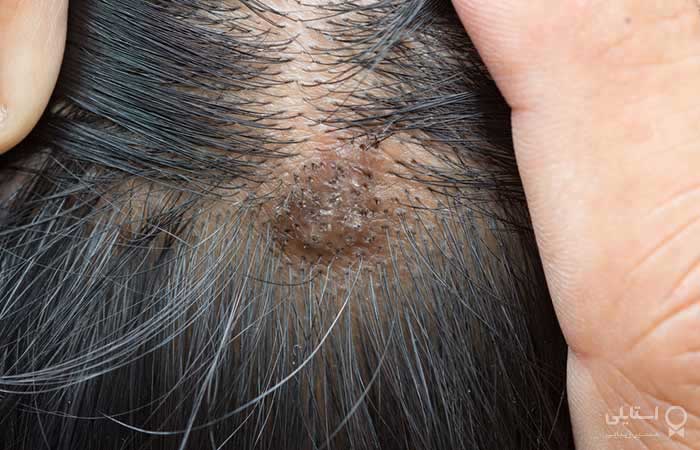
درماتیت آتوپیک شایعترین نوع اگزما است. این یک بیماری التهابی مزمن و عود کننده پوست است که بر پوست سر تأثیر میگذارد. گفته میشود که این بیماری یک پنجم افراد را در سراسر جهان تحت تأثیر قرار میدهد. تقریباً 50٪ از افراد مبتلا به اگزما در اولین سال پس از تولد این علائم را نشان میدهند و حدود 95٪ علائم قابل مشاهده قبل از 5 سالگی دارند. این بیماری تقریباً 9.6 میلیون کودک و 16.5 میلیون بزرگسال را تنها در آمریکا تحت تأثیر قرار میدهد. AD اغلب روی پوست سر در نوزادان مشاهده میشود.
سایر اشکال اگزما شامل درماتیت تماسی، اگزمای دیسیدروتیک، نورودرماتیت، اگزمای نومولار، درماتیت استاز و درماتیت سبورئیک است.
علل:
در درماتیت آتوپیک، سیستم ایمنی دچار اختلال و بیشفعالی میشود. با این حال، آنچه باعث تحریک سیستم ایمنی در اینجا میشود هنوز به طور کامل درک نشده است. سیستم ایمنی آسیب دیده باعث التهاب میشود که به عملکرد سد پوستی آسیب میرساند و باعث خشکی و خارش پوست میشود.
افراد مبتلا به AD یک جهش ژنی را نشان داده بودند که بر تولید فیلاگرین تأثیر میگذارد (فیلاگرین پروتئینی است که عملکرد سد پوستی سالم را حفظ و تنظیم میکند). به دلیل کاهش محتوای فیلاگرین، پوست رطوبت خود را از دست میدهد و میتواند به باکتریها، قارچها و ویروسها اجازه ورود پیدا کند و باعث عفونت یا التهاب شود.
تحقیقات ارتباط بین AD و تب یونجه و آسم را نشان میدهد. افراد مبتلا به تب یونجه یا آسم (یا اعضای خانواده آنها) معمولاً به AD نیز مبتلا میشوند.
مطالعات نشان میدهد که AD و استرس اکسیداتیو ارتباط دارند.
AD همچنین ممکن است به دلیل عوامل محیطی و ژنتیکی ایجاد شود. AD توسط مسائل زیست محیطی مانند قرار گرفتن در معرض اشعه ماوراء بنفش، آلایندههای هوا و تغییرات در سطح ازن تشدید میشود.
AD همچنین ممکن است توسط عفونتها، استرس و آلرژیهای غذایی ایجاد شود.
علائم:
پوست خشک و مستعد خارش میشود.
راشهایی که در رنگهای پوست تیره به رنگ بنفش، قهوهای یا خاکستری و در پوستهای روشن قرمز به نظر میرسند.
عفونتهای پوستی
پیدایش ضایعات خشک و پوسته پوسته.
پاپولها یا وزیکولهای اسفنجی در موارد شدید ایجاد میشوند.
ضخیم شدن پوست، خطوط قابل مشاهده پوست، هایپرپیگمانتاسیون و تغییر رنگ ممکن است در شرایط مزمن مشاهده شود.
عوارض:
درماتیت آتوپیک پوست را در برابر سایر عفونتهای باکتریایی، ویروسی و قارچی باز میگذارد و منجر به عفونت میشود. استافیلوکوکوس اورئوس که به عنوان عامل آکنه شناخته میشود، معمولاً با AD مشاهده میشود. افراد مبتلا به AD همچنین کمبود تولید ضد میکروبی دارند و ممکن است به عفونتهای قارچی مانند تبخال مبتلا شوند که ممکن است گسترش یافته و روی پوست سر تأثیر بگذارد. قارچ مالاسزیا همچنین ممکن است بیشتر شدن درماتیت آتوپیک را تشدید کند.
درمانها:
اگرچه هیچ درمان قطعی برای درماتیت آتوپیک وجود ندارد، چند پیشنهاد درمانی میتواند به کاهش بیشتر شدن و به حداقل رساندن مدت و شدت بیماری کمک کند.
برای جلوگیری از هر گونه جوش، مطمئن شوید که پوست شما خشک نیست. از کرمهای مرطوب کننده، لوسیونها و سایر نرمکنندهها برای آبرسانی به پوست خود استفاده کنید.
از استفاده از محصولات حاوی عوامل تحریک کننده مانند آلرژنها خودداری کنید.
از استفاده از صابونها و مواد شویندهی تند خودداری کنید.
از استفاده از لباسهای غیر پنبهای، مانند پشمی، که ممکن است بیماری AD را تشدید کند، خودداری کنید.
از حمامهای گرم طولانی مدت خودداری کنید زیرا ممکن است پوست شما را خشک کنند. پوست خود را بلافاصله بعد از حمام مرطوب کنید تا آبرسانی شود و عملکرد سد پوستی افزایش یابد.
کورتیکواستروئیدها ممکن است برای مدیریت شکستگی AD تجویز شوند.
اگزمای حاد یا مزمن ممکن است به داروهای سرکوب کننده سیستم ایمنی و فتوتراپی (PUVA) نیاز داشته باشد.
4. پسوریازیس
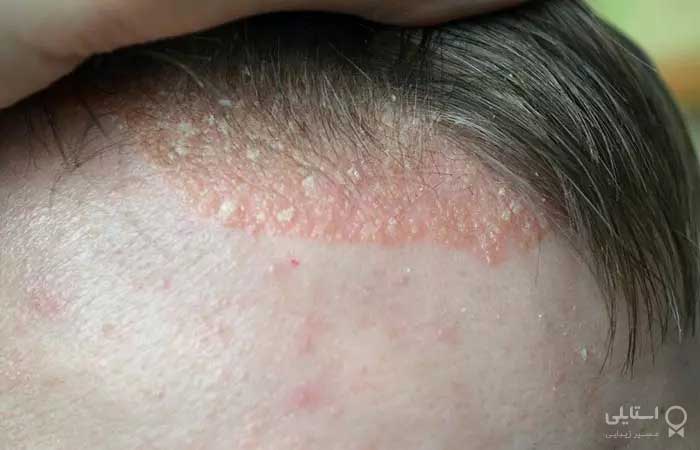
پسوریازیس یک بیماری التهابی مزمن پوستی است که پوست سر را تحت تأثیر قرار میدهد. پسوریازیس ممکن است در هر سنی رخ دهد، اگرچه شروع عمدهی آن بین سنین 20 تا 60 سالگی رخ میدهد. پسوریازیس پوست سر ممکن است به تنهایی یا همراه با سایر اشکال پسوریازیس ایجاد شود. ممکن است باعث ریزش موی برگشتپذیر یا غیرقابل برگشت شود. تحقیقات نشان میدهد که پسوریازیس پوست سر تأثیر ناتوانکنندهای بر افراد دارد که اغلب منجر به استرس اجتماعی و عاطفی میشود.
علل:
اگرچه علت دقیق پسوریازیس هنوز مشخص نشده است، چند عامل احتمالی وجود دارد.
پسوریازیس ممکن است به دلیل استعداد ژنتیکی ایجاد شود.
تغییرات سیستم ایمنی نیز ممکن است باعث پسوریازیس شود.
سایر عوامل داخلی و خارجی مانند آفتاب سوختگی، داروهای سیستمیک، استرس، ضربه خفیف و عفونت نیز ممکن است باعث پسوریازیس شوند.
علائم:
پلاکهای اریتماتوز به خوبی مشخص شدهاند.
فلسهای ضخیم نقرهای-سفید.
ضایعات قرمز ضخیم در امتداد خط مو یا نواحی اطراف آن (پیشانی، گردن خلفی و گوش).
ممکن است با خارش شدید همراه باشد.
فلسها ممکن است مانند شوره سر بریزند.
ریزش مو.
درمانها:
شامپوهای اسید سالیسیلیک، با فعالیت کراتولیتیک، معمولاً اولین خط دفاعی در درمان پسوریازیس هستند. آنها جذب سایر داروهای موضعی مانند کورتیکواستروئیدها را افزایش میدهند.
شامپو کلوبتازول پروپیونات 05% در درمان پسوریازیس بسیار مؤثر است.
محصولات موضعی حاوی 5-10٪ اسید سالیسیلیک، 5-20٪ محلول قطران زغال سنگ یا 0.01-3٪ کرم آنترالین ممکن است استفاده شود. با این حال، استفاده از قطران زغال سنگ برای مو توصیه نمیشود زیرا ممکن است عوارض نامطلوبی داشته باشد. برای شفافیت در همین مورد با پزشک خود مشورت کنید.
از کورتیکواستروئیدهای موضعی نیز در درمان پسوریازیس استفاده میشود.
همچنین ممکن است از مشتقات ویتامین D در درمان پسوریازیس استفاده شود.
50 میلیلیتر محلول کلسیپوتریول دو بار در روز برای درمان پسوریازیس استفاده میشود.
درمانهای سیستمیک ممکن است به مدیریت پسوریازیس کمک کند. داروهای سیستمیک خوراکی مانند Apremilast ممکن است به طور مؤثر مورد استفاده قرار گیرند.
مهار TNF، مهار IL-12/23، و مهار IL-17a ممکن است به مدیریت پسوریازیس کمک کند. Etanercept، Adalimumab و Infliximab را میتوان برای مهار TNF استفاده کرد. Ustekinumab را میتوان در مهار IL-12/23 استفاده کرد. Ixekizumab و Secukinumab را میتوان برای IL-17a استفاده کرد.
ممکن است از درمانهای فیزیکی مانند درمانهای UV یا لیزر استفاده شود.
5. فولیکولیت
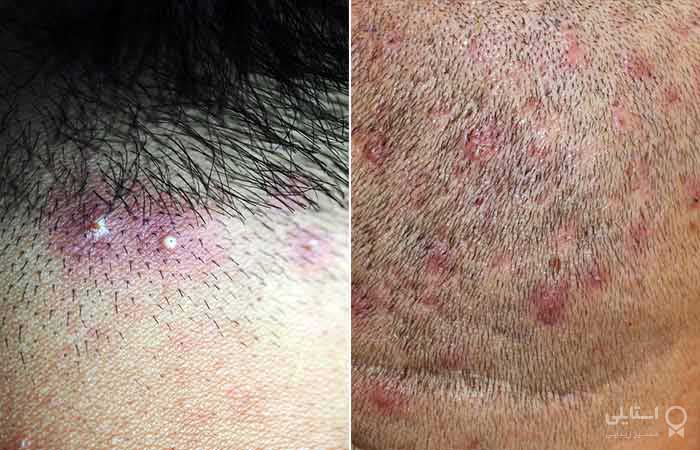
فولیکولیت دکالوان یک وضعیت التهابی فولیکول مو است. همچنین به آن نوعی آلوپسی زخمی گفته میشود که عمدتاً بزرگسالان را تحت تأثیر قرار میدهد. مشخصه آن بهویژه پاپولهای قرمز، جوشهای ملتهب و ضایعات پوستهای است. حتی میتوانند ترکیده و باعث خارج شدن خون و چرک از برجستگیها شوند. فولیکولیت میتواند در پوست سر، صورت و گردن ظاهر شود. زیر مجموعههای متعددی از این بیماری وجود دارد، مانند فولیکولیت عفونی، فولیکولیت غیر عفونی و پری فولیکولیت معمولاً در مردان مشاهده میشود.
علل:
علت اصلی فولیکولیت نامشخص است. گفته میشود که ناشی از التهاب گرانولوسیتهایی است که باعث التهاب در فولیکولهای مو و پوست سر میشود.
همچنین ممکن است ناشی از عفونتهای باکتریایی، ویروسی و قارچی باشد. معمولاً مشخص شده است که توسط باکتری استافیلوکوکوس اورئوس ایجاد میشود.
همچنین ممکن است ناشی از بیماریهای غیر عفونی باشد.
سایر علل فولیکولیت عبارتند از عرق، کثیفی، باکتریها و عفونتهای قارچی.
علائم:
برجستگیهای قرمز روی پوست سر.
ضایعات پوستهای در اطراف مناطق آسیب دیده.
مناطق آسیب دیده ممکن است دارای مرزهای قرمز و ملتهب باشند.
گروهی متشکل از 5 تا 20 تار مو ضایعات مرزی پیدا کردند.
ضایعات با پوستههای هموراژیک و فرسایش.
پوستهها و دلمههای متورم.
برجستگیهای پر از چرک.
لکههای طاس که ممکن است افزایش یافته و منجر به ریزش موی دائمی شوند.
درمانها:
برای کاهش عفونتهای باکتریایی باید روزانه از شامپوهای ضد میکروبی استفاده کرد.
درمان آنتی بیوتیکی سیستمیک با کلاریترومایسین یا داکسی سایکلین ممکن است برای حدود 4 تا 8 هفته تجویز شود.
یک درمان آنتی بیوتیکی مؤثر ترکیبی از کلیندامایسین 300 میلی گرم با ریفامپیسین 300 میلی گرم است که میتواند برای 6 تا 12 هفته تجویز شود.
داروی ضد التهابی داپسون (50 میلی گرم) ممکن است تجویز شود.
در برخی موارد، ضایعات و تافتهای موی اطراف ممکن است با جراحی برداشته شوند.
محلولهای ضدالتهابی و ضد باکتریایی ممکن است همراه با آنتی بیوتیکهای خوراکی تجویز شوند.
همچنین ممکن است از محصولات استروئیدی موضعی مانند کرمها و لوسیونها استفاده شود.
نور درمانی فتودینامیک نیز ممکن است استفاده شود.
بیشتر بخوانید: مشکلات پوست سر – علل، علائم، انواع و نحوهی مراقبت از پوست سر(قسمت دوم)

